Blogs y actualizaciones
Nuestros blogs explican las afecciones de salud y la investigación clínica de una manera fácil de entender, para que los lectores se sientan más informados.
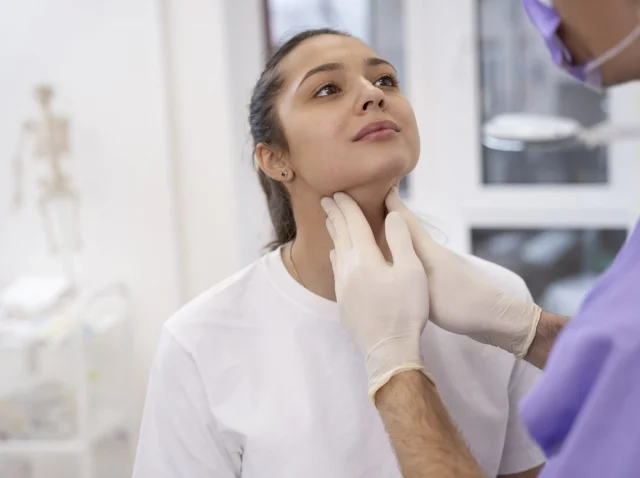
Trastornos endocrinos comunes y cómo tratarlos
Las hormonas son como mensajes de texto entre órganos, que permiten que las diferentes partes del cuerpo se comuniquen y se mantengan sincronizadas. Regulan el metabolismo, el estado de ánimo, la energía, el sueño e incluso el crecimiento. Son producidas por una red de glándulas llamada sistema endocrino y...
Por qué es importante realizarse pruebas periódicas para detectar la hipertrigliceridemia de manera temprana
Consideramos los análisis de sangre como algo rutinario, una parte estándar de los chequeos anuales que rara vez cuestionamos. Pero estas sencillas pruebas pueden revelar mucho sobre nuestra salud, a menudo antes de que aparezcan los síntomas. Uno de los hallazgos más silenciosos pero significativos que pueden...
Lo que nos enseñan las investigaciones recientes y los ensayos clínicos sobre la enfermedad tiroidea y su impacto en la salud.
Imagina una ciudad bulliciosa dentro de tu cuerpo, llena de billones de habitantes microscópicos que trabajan sin descanso. Así es la composición de tu microbioma intestinal, una compleja comunidad de microorganismos que viven en tu sistema digestivo. Estos diminutos residentes desempeñan un papel importante...
Un avance en la salud hepática supone una nueva esperanza para los ensayos clínicos y el tratamiento de las enfermedades del hígado.
Cuando pensamos en órganos vitales, puede que el hígado no sea el primero que nos viene a la mente. Sin embargo, en realidad desempeña un papel fundamental a la hora de mantenernos con vida. El hígado es responsable de procesar los nutrientes...
Los obstáculos y las promesas en los cánceres relacionados con el sistema endocrino
El cáncer es una enfermedad compleja y las investigaciones están cambiando constantemente nuestra comprensión de la misma. Una de las últimas novedades son los cánceres relacionados con el sistema endocrino (ERC), cánceres impulsados por las hormonas. El cáncer de mama y el de próstata han estado impulsados por las hormonas durante mucho tiempo, pero las investigaciones están demostrando que las hormonas pueden...
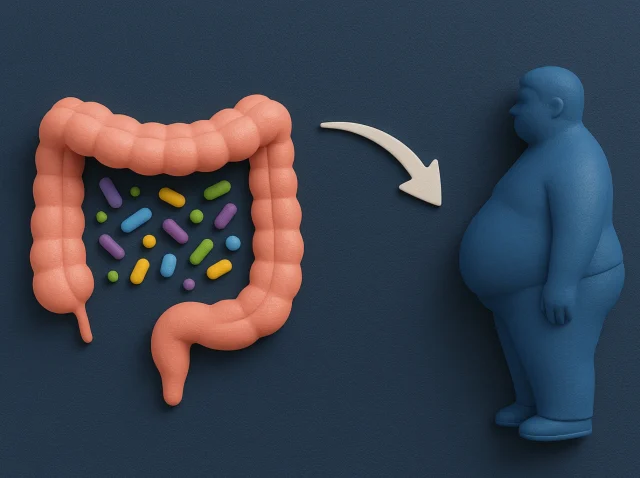
Tu intestino, tu salud: cómo los microbios del estómago influyen en el riesgo de padecer enfermedades metabólicas
La microbiota intestinal es una compleja comunidad de microorganismos que viven en el sistema digestivo. Estos microbios influyen en todo, desde la digestión hasta la función inmunitaria e incluso el control del peso. Profundicemos y veamos cómo la microbiota intestinal afecta a enfermedades metabólicas como la obesidad...
Por qué los niños necesitan estudios específicos sobre vacunación pediátrica
Los estudios sobre vacunación infantil constituyen la base de todo lo que sabemos sobre cómo proteger a los niños de enfermedades graves. Desde enfermedades comunes como la gripe hasta afecciones potencialmente mortales como la poliomielitis, se calcula que las vacunas salvan entre 2 y 3 millones de vidas al año en todo el mundo...
Avances en el tratamiento de los trastornos endocrinos
Tratamiento de los trastornos endocrinos: 5 avances significativos que están transformando la atención al paciente El tratamiento de los trastornos endocrinos está evolucionando rápidamente, ya que los avances en tecnología, medicina personalizada e investigación clínica abren nuevas vías para el manejo de las afecciones hormonales y metabólicas. El cuerpo humano depende del sistema endocrino...
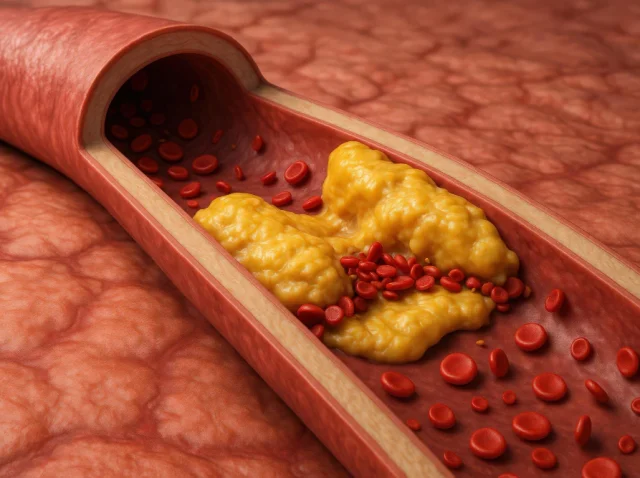
Lo que los ensayos clínicos sobre hipertrigliceridemia nos enseñan sobre los medicamentos para reducir los triglicéridos
Ensayos clínicos sobre la hipertrigliceridemia: 6 hallazgos farmacológicos contrastados que marcan el rumbo del tratamiento Los ensayos clínicos sobre la hipertrigliceridemia están aportando a investigadores y médicos más información que nunca sobre cómo controlar los niveles elevados de triglicéridos y reducir los graves riesgos para la salud que estos conllevan. La hipertrigliceridemia se produce cuando los niveles de triglicéridos superan...
Cómo la medicina de precisión y los ensayos sobre obesidad están cambiando las opciones de tratamiento
Ensayos clínicos sobre la obesidad: 5 importantes avances en medicina de precisión que están transformando el tratamiento Los ensayos clínicos sobre la obesidad están a la vanguardia de una gran transformación en la forma en que entendemos y tratamos uno de los retos de salud pública más acuciantes del mundo. La obesidad está aumentando a nivel mundial a un ritmo de...
Formas sostenibles de combatir la obesidad en adultos mediante cambios en el estilo de vida
Cómo combatir la obesidad en adultos: 5 cambios de estilo de vida sostenibles y de eficacia probada La forma más eficaz de combatir la obesidad en adultos a largo plazo no es mediante dietas de moda o soluciones milagrosas, sino a través de cambios de estilo de vida sostenidos y basados en la evidencia. Según...
Comprender la genética de la hipertrigliceridemia: desde los casos comunes hasta los raros
La genética de la hipertrigliceridemia desempeña un papel fundamental a la hora de determinar por qué algunas personas desarrollan niveles peligrosamente altos de triglicéridos, mientras que otras con estilos de vida similares no lo hacen. Los triglicéridos son grasas que el cuerpo utiliza para almacenar energía, empaquetadas en partículas de lipoproteínas como las lipoproteínas de muy baja densidad...